肺高血圧症の病態の解明、診断能と治療成績の向上、および治療指針の確立をはかり、貢献することを目的として活動を行っております
本学会について
2025年度 日本肺高血圧・肺循環学会「Jamieson CTEPH award」受賞者および受賞論文要旨
最優秀賞
佐藤 大樹(東北大学病院 循環器内科)
Improving Balloon Pulmonary Angioplasty Through Target Endpoint Optimization With Pressure Catheter and Angiographic Lung Perfusion
論文の要旨
背景
バルーン肺動脈拡張術(Balloon pulmonary angioplasty, BPA)は、慢性血栓塞栓性肺高血圧症(CTEPH)の予後改善に寄与し、その治療戦略を大きく進展させてきた。しかしながら、約半数の症例では肺高血圧や労作時の息切れが残存することが報告されており、また血痰や肺水腫といった合併症が約10%の症例で認められることから、BPA戦略のさらなる改善が求められている。BPAにおける肺動脈血流改善の指標としては、肺動脈造影時の肺静脈還流に基づく分類であるpulmonary flow gradeがこれまで汎用されてきた。この方法は視覚的な評価に依存しており、施術者の経験に大きく左右されるという課題が残る。近年BPAにおいて病変部位の圧格差を測定する圧測定カテーテルが注目されている。しかしながら、その有効性や圧格差の最適な基準値を明らかにした研究はこれまで行われていない。
目的
本研究の目的は、2D-perfusion angiography と圧測定カテーテルを用いて、各肺動脈病変の圧格差の治療達成目標値を探索し、その目標値を用いてBPAを施行した際の有効性と安全性を評価することである。
方法
本研究は単施設前向き研究である。まず一つ目の研究として、圧格差の治療目標値を探索すべく、2020年8月から2022年3月に行ったBPAにおける141本の肺動脈病変にたいして、2D perfusion angiographyを施行し、同病変の圧格差を圧測定カテーテルにより評価し、その相関関係を解析した。2D perfusion angiographyによる肺組織還流の評価はPhilips社の血管撮影装置に搭載されたSmart perfusion systemを用いた。圧測定カテーテルで測定した部位の周囲に還流を測定するROI(region of interest)を設定し、組織還流のパラメーターとしてWash-in rate、Wash-out、AUC値などを評価した(挿入図参照)。肺組織還流のパラメーターは各病変前の肺動脈内の血流のパラメーターを用いて標準化した。圧測定カテーテルによる評価は、遠位側の肺動脈圧(Pd)と中枢側の圧(Pa)の圧格差(Pd/Pa)と定義した。
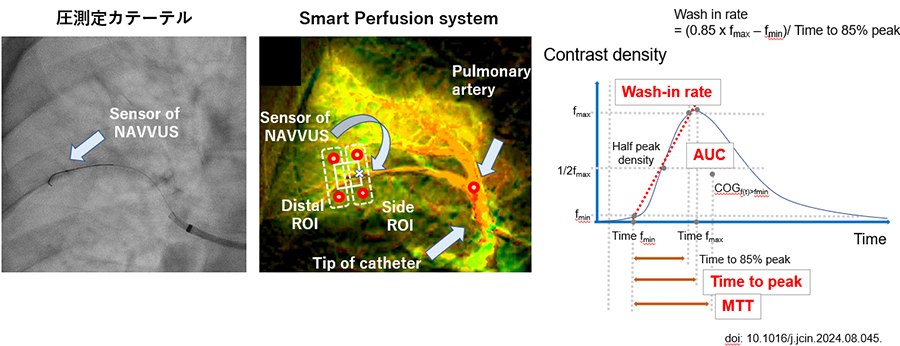
圧格差の治療目標値設定後、2022年4月から2023年7月に圧測定カテーテルを使用して BPAを施行した28例のCTEPH 症例と、従来通り血管造影、pulmonary flow gradeを判断基準としてBPAを行った63例において、有効性と安全性を比較した。有効性評価項目としてはBPA加療後の平均肺動脈圧が25 mmHg未満、肺血管抵抗が300 dyne-sec-cm-5未満となることとした。安全性評価項目としては、BPAに併発する合併症の発生とした。
結果
計141本の肺動脈病変について、2D perfusionと病変の圧格差の比率をpiece wise linear regression法で比較したところ、圧格差(Pd/Pa)が0.7以上となると肺組織還流は全てのパラメーターでそれ以上に有意な改善が起きなかったことから、圧格差の目標値を0.7に設定した。
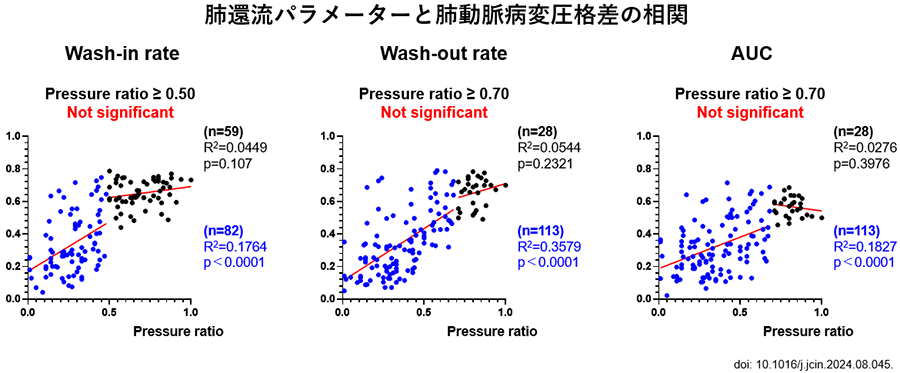
次に、この目標値を目指した治療戦略でBPAを施行(pressure-guided BPA)したところ、従来の血管造影を基準とした治療法(angiographical BPA)と比較して、平均肺動脈圧 25 mmHg未満 (Pressure-guided BPA vs. angiographical BPA: 92.8% [26/28 patients] vs. 60.3% [38/63 patients], p=0.001)、肺血管抵抗が300 dyne-sec-cm-5 (82.1% [22/28 patients] vs. 58.7% [37/63 patients], p=0.095)を達成する割合は、pressure-guided BPA群で有意に高かった。
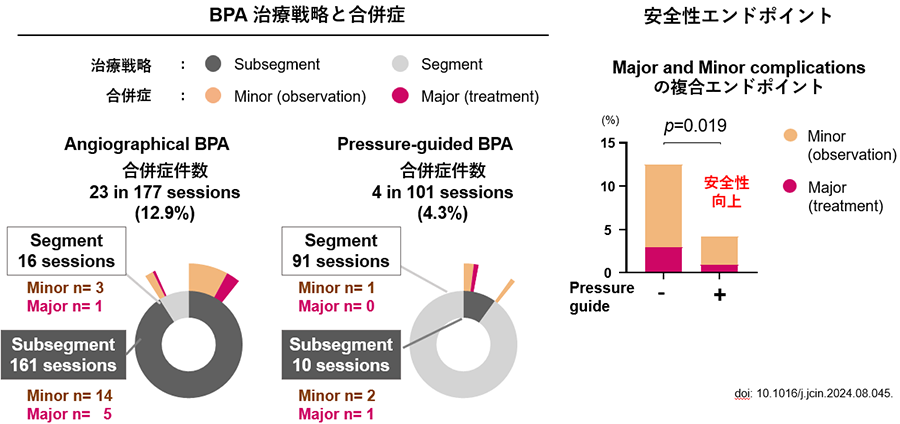
またBPAの各セッションの合併症の発生率についても圧測定カテーテルの使用によって有意に減少がみられた (3.9% [4/101 sessions] vs. 12.9% [23/177 sessions], p=0.019). これは、圧測定により不必要なバルーン拡張や末梢血管でのワイヤー操作が減少したためと思われた。
また、圧測定カテーテルの評価で、肺血管病変は主にsegmentレベルでみられ、segmentレベル中心のバルーン拡張は、subsegmentレベルでの治療に比べて合併症が少ないことから、CTEPHの病変の局在を示唆するとともに、合併症率の低下に重要な発見と考えられた。
結論
2D perfusionと圧測定カテーテルを用いた解析により病変部圧格差(病変遠位部/近位部)の治療目標は0.7になると考えられた。圧測定カテーテルを用いたBPAは、肺高血圧症の残存率と合併症の発生率を低下させ、CTEPH治療戦略を改善する可能性がある。
優秀賞
眞﨑 耕平(九州大学大学院 医学研究院 循環器内科学)
Outcomes of Chronic Thromboembolic Pulmonary Hypertension After Balloon Pulmonary Angioplasty and Pulmonary Endarterectomy
論文の要旨
慢性血栓塞栓性肺高血圧症 (CTEPH) 患者に対する根治治療として肺動脈内膜摘除術 (PEA) が確立しているが、2012年に松原先生らによる改良BPAの成績が報告されて以降、日本を中心に手術不適患者に対しバルーン肺動脈形成術 (BPA) によるカテーテル治療が発展してきた。一方でBPAが普及した国・地域における治療成績に関する大規模研究の報告はない。
本研究は、世界最大・最長のBPAコホートを持つ日本の大規模レジストリ(CTEPH ACレジストリ)からBPAおよびPEAによる治療を受けたCTEPH患者の特性と転帰を明らかにすることを目的とした。CTEPH ACレジストリに2018~2023年に登録された1,270例のうち、登録時点で再灌流療法歴がない"Treatment-naïve患者(369例)"を、フォローアップ期間中の再灌流療法の内容に基づいてBPA戦略群 (n=313) とPEA戦略群 (n=56) に分類した。
ベースライン特性として、BPA戦略群はPEA戦略群よりも高齢の患者で選択された (平均年齢±標準偏差, BPA vs PEA: 66.5±12.6 歳 vs 62.5±11.8 歳; p=0.028)。
フォローアップ期間の中央値 (四分位:Q1-Q3) は615日 (311-997日) であった。主要評価項目であるmorbidity and mortalityイベントに関する複合エンドポイント (全死亡、緊急再灌流療法、非経口肺血管拡張薬の開始、臨床所見の増悪 [6分間歩行距離の15%以上の減少かつWHO機能分類の悪化]) について、BPA戦略群はPEA戦略群と同程度のmorbidity and mortalityを示した (5年発生率, BPA戦略群 vs PEA戦略群: 10.2% [95%信頼区間 5.2%-19.5%] vs 16.1% [95%信頼区間 4.3%-50.6%])。傾向スコアマッチング後の集団においては、BPA戦略群はPEA戦略群と比較して推定糸球体濾過量の改善が大きかった (変化量間の差, 4.9 [95%信頼区間 0.5-9.3] mL/min/1.73m2; p=0.030)。
以上から、世界最大・最長のBPAコホートを有する日本において、BPA戦略はPEA戦略と比較し高齢患者で実施されていることが示された。BPA戦略を選択された患者とPEA戦略を選択された患者集団はともに良好な長期転帰を示しており、BPAはCTEPHに対するマルチモーダル戦略において、改めて有効な治療選択肢であることが示された。
